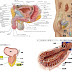
前立腺癌の第一次処理後における特異的マーカーであるPSAのカットオフ値以上で生化学的再発とされ、セカンドラインとしての放射線或いは内分泌治療が開始される。が、見えない癌に対し、これらの治療は患者にとって有益であろうか?その後必発するであろう再燃でエンドラインとして抗がん剤等での治療もまた同様に、な患者にとり有意ある対応であろうか・・・?。私は甚だ疑問だと思う。
近年iPS細胞、ES細胞等の還元論的医概念では癌幹細胞(前駆細胞)説(仮説)が優位で、一部臨床的にも同定されている。従前のがん治療で奏功が認められているのは癌娘細胞だけとし、転移、増殖、浸潤能があるとされている肝心の癌幹細胞(癌母細胞)及び未分化の癌細胞は治療により逆に、癌は増殖増進していた事が報告されている。
内分泌治療(アンドロゲン枯渇或いは、アナログ)や放射線での癌の退縮は高奏功を観察できる。但し、上皮組織内にある腺細胞にある癌だけで、がん幹細胞は細胞死していない。逆にがん幹細胞の分裂へのヘルパーの役割(ラス増殖因子)を担ったトリガシグナルとなり癌幹細胞の分裂増殖を促進させ、且つ悪性度も増加させている。このことは以前に述べたWnt-5aやNestinの関与する一因子と深く想定される。
前立腺がんの多数は腺癌とされ(90%)、分泌細胞由来ではあるが、基底細胞由来も確認されている。この事実は未分化細胞の時点で既に癌化(DNAエラー)されており、分化後のG0期サイクリン休止(static)では細胞の分裂は不可能であるが、放射線照射などで娘癌細胞も可塑的に癌幹細胞に還元する可能性は否定できない。否定すればIPS理論は成立しないからである。
NOTES
1) 現時点での、癌幹細胞(前駆細胞)のプロモータとしては『PSCA (Prostate Stem Cell Antigen) 』,レポーター分子としては『GFP (Green Fluorescence Protein) 』が有力視されています。低分化癌GS8以上などの悪性腫瘍のマーカーとして期待できそうです。
2)乳がん 脳腫瘍 大腸がん 前立腺がん 膵臓癌 骨髄性白血病 等が同定、若しくは癌幹細胞の存在が認識されています。
3)がん細胞全てに浸潤や転移能は無く、単離したがん細胞が他臓器に接着することなどは困難と云われています。あるとすれば癌幹細胞です。もしくは、骨に転移したとするならば、骨の未分化細胞が前立腺由来のがん細胞に化けたかである(これは空想的発想です)。
4) 一旦成熟した細胞は多分化能を持つ幹細胞に戻る事も、分裂することも不可能とされてきたが 癌幹細胞は自己複製(コピー)も娘細胞も非対称に増殖させる事が可能とされている。またiPSも分化した細胞から3胚葉(外胚葉、中胚葉、内胚葉)の多分化可能な幹細胞を作成することが可能とされています。
5)前立腺幹細胞からの最終分化の前工程で中間細胞期があり、アンドロゲンの作用を受けて育った細胞が腺細胞と分化しします。
従ってホルモン治療で癌の退縮は腺細胞となりますが、幹細胞や神経分泌細胞は退縮しません。
腺細胞の細胞サイクリンに比べ基底細胞の細胞分裂は遅く、放射線や抗がん剤の効果が低い原因と言われています。
参考サイト
『前立腺癌の増殖亢進を引き起こすwnt-5a』問題について
加藤茂明グループ等による不正論文(捏造)疑惑がありますが、当論文の適否は決着していません。(2012/3追記)
『MAB(ホルモン療法)で前立腺癌の転移を誘発促進させるネスチン』について
前立腺癌における神経内分泌細胞の発現とその臨床的意義(京都府立医大)
進行前立腺通常型腺癌における神経内分泌腫瘍細胞の存在はホルモン療法にお
ける再燃の危険因子と考えられた。
抗がん剤で耐剤性 癌増殖 Nature Medicine から (2012/8/17)
2011年12月19日月曜日
2011年6月10日金曜日
夜間治療(クロノテラピー)抗がん剤と月の満ち千き 深夜に踊る癌細胞
IPS細胞から分化形成した臓器が移植後免疫反応により拒絶された(米グループ)。これをうけて原因は分化した細胞の癌化(腫瘍、テラトーマも含む?)とし、GLISー1(グリスワン魔法の遺伝子)から作成された安全なIPS細胞により癌化(腫瘍含む)は防げると英科学誌「ネイチャー」で発表した(京大グループ)。
ヒトの細胞分裂には出産時や死亡時の潮の満ち干きと同様に月の運行の影響があるらしい。
生殖遺伝子の減数分裂(父親と母親の遺伝子の交換時)を経て受精し、体細胞分裂(体形成)して出産までに約46回の細胞分裂をおこなう(細胞数約35兆Cellの代謝)。ヘイフリックによれば約60回の分裂でテロメアが終了するので、あとの細胞代謝がないとすれば、出生から体死亡までの残された代謝回数は14回以上の計算となるが、臓器や部位により代謝頻度はことなり、幹細胞のサポートが不要な組織もあるかも知れない。体全体で細胞数60兆Cell、細胞種200種以上。
代謝しないのは脳細胞、神経細胞。従って損傷をうけた場合は自己再生能はありません。代わりに発癌もありません。
心臓は周期30日とのデータがありますが、滅多に代謝しない様でこれも発癌は無いようです。
代謝が頻繁なのは骨随(血液)、毛根と腸粘膜(腺細胞)や胃で、抗がん剤で一番早く直接的な影響をうけます。が、代謝が早い分、細胞修正能は高く何れ治癒再生されていきます。放射線では晩発性副作用(血管などの損傷から)や他部位の副作用はこの代謝サイクリンが同様に拘わっています。
さて前立腺細胞周期ですが、抗がん剤や放射線(60Gでは)は効果が低いので、代謝周期は極めて遅いと思われます。骨は約90日の代謝といわれていますが成人後はもっと代謝が遅いのではないでしょうか。
当然細胞代謝周期は年齢とともに遅くなり、癌の進行も遅くなる傾向があります。
前書きが長くなりましたが、さて、本題です。今使用されている抗がん剤は徐放剤(徐々に放出する)であろうと思いますが、がん細胞が分裂する時にこそ放射線や抗がん剤の投与が有効であろうとの発想から、細胞分裂の様子をプレパラートで観察した結果、正常細胞は昼さがりから分裂し、がん細胞は宵から深夜にかけて活発な分裂活動のリズムを同定した。この夜行性のがん細胞に抗がん剤治療を夜に施行したところ副作用も軽微で良成績を得たと言う。臨床施行している施設もあるようです(クロノテラピー)。
出典
夜間に抗がん剤投与の治療が進行大腸がんや卵巣がんに効果 横浜市立大学医学部第2外科
副作用を抑える癌のクロノテラピー(時間差治療)
Notes
テラトーマ:奇形腫。
1994年転移性大腸がん「くじ引き試験」と1997年同試験(患者数をふやして、その他同条件追試)での結果は正反対となりました。つまり大腸癌では効果が望めないことになりますが、大規模コホートではまた違った結果になる可能性もあります。
他の癌腫についての試験はありません。
ヒトの細胞分裂には出産時や死亡時の潮の満ち干きと同様に月の運行の影響があるらしい。
生殖遺伝子の減数分裂(父親と母親の遺伝子の交換時)を経て受精し、体細胞分裂(体形成)して出産までに約46回の細胞分裂をおこなう(細胞数約35兆Cellの代謝)。ヘイフリックによれば約60回の分裂でテロメアが終了するので、あとの細胞代謝がないとすれば、出生から体死亡までの残された代謝回数は14回以上の計算となるが、臓器や部位により代謝頻度はことなり、幹細胞のサポートが不要な組織もあるかも知れない。体全体で細胞数60兆Cell、細胞種200種以上。
代謝しないのは脳細胞、神経細胞。従って損傷をうけた場合は自己再生能はありません。代わりに発癌もありません。
心臓は周期30日とのデータがありますが、滅多に代謝しない様でこれも発癌は無いようです。
代謝が頻繁なのは骨随(血液)、毛根と腸粘膜(腺細胞)や胃で、抗がん剤で一番早く直接的な影響をうけます。が、代謝が早い分、細胞修正能は高く何れ治癒再生されていきます。放射線では晩発性副作用(血管などの損傷から)や他部位の副作用はこの代謝サイクリンが同様に拘わっています。
さて前立腺細胞周期ですが、抗がん剤や放射線(60Gでは)は効果が低いので、代謝周期は極めて遅いと思われます。骨は約90日の代謝といわれていますが成人後はもっと代謝が遅いのではないでしょうか。
当然細胞代謝周期は年齢とともに遅くなり、癌の進行も遅くなる傾向があります。
前書きが長くなりましたが、さて、本題です。今使用されている抗がん剤は徐放剤(徐々に放出する)であろうと思いますが、がん細胞が分裂する時にこそ放射線や抗がん剤の投与が有効であろうとの発想から、細胞分裂の様子をプレパラートで観察した結果、正常細胞は昼さがりから分裂し、がん細胞は宵から深夜にかけて活発な分裂活動のリズムを同定した。この夜行性のがん細胞に抗がん剤治療を夜に施行したところ副作用も軽微で良成績を得たと言う。臨床施行している施設もあるようです(クロノテラピー)。
出典
夜間に抗がん剤投与の治療が進行大腸がんや卵巣がんに効果 横浜市立大学医学部第2外科
副作用を抑える癌のクロノテラピー(時間差治療)
Notes
テロメア:染色体両末端(3‘ 5’)にあって遺伝子損傷保護CAPと思われてきたが、細胞分裂の回数券(ヘイフリィクによれば60回程度の分裂で細胞死する)説が現在の認識である。60回細胞分裂で115京の細胞を複製する。癌細胞の場合はテロメラーゼと呼ばれる酵素の常態活性化でテロメアのチケットが延伸され無限の分裂能を獲得し、癌は細胞死しない。
ヒトではテロメラーゼの活性は無に等しく、あっても微量で生命の根幹である幹細胞や生殖器官で認められるに過ぎない。
ヒトではテロメラーゼの活性は無に等しく、あっても微量で生命の根幹である幹細胞や生殖器官で認められるに過ぎない。
テロメアの証明:細胞60回分裂説(細胞数115京)があるが、まるでデタラメな説でも無い様である。細胞代謝は赤血球120日、心臓22日、腸管2~5日、最も頻繁なのが小腸で2日であるらしい(Ⅰ期M期24時間G0期24時間)。成体細胞数(ケラチン化する細胞含め)60兆(実際に代謝があるのはそのうちの1兆/日であるらしい)が2日で総入れ替わりと仮定すれば100年間では360×100/2 ×60兆=108京。 1兆/日説なら60兆では60日で総入れ替えなので3.6京となる。一番タイトな計算ではやはり人の生理寿命は120年か・・・。
テラトーマ:奇形腫。
1994年転移性大腸がん「くじ引き試験」と1997年同試験(患者数をふやして、その他同条件追試)での結果は正反対となりました。つまり大腸癌では効果が望めないことになりますが、大規模コホートではまた違った結果になる可能性もあります。
他の癌腫についての試験はありません。
2011年5月14日土曜日
転移8年と癌死5年のミステリー
こちらに移転しています。
前立腺がん再発治療(癌:局処病か全身病か)
http://ina-takasi.blogspot.jp/2013/02/blog-post.html
癌19年。前立腺がんはもっと晩生で35年で顔がみえると教わってきていたと思う 桃栗3年柿8年癌の実19年 。だが、前立腺がんでは、こと再発となればPSA再発から8年で転移が成立し、癌死にいたるまで5年が定説といわれる。この発信元は『日泌会・厚生科学研究班編/医療・GL(06年)/ガイドライン』であるが、その引用元はジョンズ・ホプキンス大にて1982/4から1997/4にわたり臨床検された報告書http://jama.ama-assn.org/content/281/17/1591.fullにある。
ここでは1977人のRRP(根治的全摘)後のロンタム15年のトレサビリィティで誰しもがネオアジュバンド(術前補助治療)もしくはアジュバンド(術後補助治療)をうけずに試験に参加した。従って外乱的ベクトル(薬物や放射線の細胞組織的)の作用しないピユアーなRRP後の生化学的再発(PSA再発)の評価、即ち『全摘後のPSA上昇とその後の自然誌科学』(Natural History of Progression After PSA Elevation Following Radical Prostatectomy)なるタイトルの報告書である。
果たしてトリックは存在するのだろうか?
このcontextでは前回の 全摘後のPSA再発は約半数でその60%以上は非転移もしくは非がんである。(前立腺がん)とは異なり原文ではRRP後15年でPSA再発は1997人中315人(15.7%)。内11人は早期治療を開始して統計からは除外されている。残りの304人中103人がPSA再発から8年(中央値)で転移(臨床癌)が出現し、転移確定後ホルモン等の治療をうけたが、その5年後(中央値)で44人(108人中43%)で癌死が認められた。とある。なるほど数理上トリックは認められない。
だが、これこそ正にトリックで、304人から転移した103人を除いた 201人(63%)はRRP後15年経過後でも癌の存在が臨床的に認められていない。非転移率はGS7以下で75% GS8以上だと60%。比率的に言えばPSA再発で15年以内に転移判明(臨床癌)されたのは32%に過ぎず、60~75%はいまだに病理的癌の疑いのままである。
トリックとは、本来この60~75%を占める転移の定まらない未知数を解とすべきではないだろうか。・・・。
正解は『PSA再発から無治療した場合で、転移が出現したとしても多数は15年以上であり、32%の人はPSA上昇から8年で転移している。』 が適切ではないだろうか。
2011年5月5日木曜日
『MAB(ホルモン療法)で前立腺癌の転移を誘発促進させるネスチン』について
耐剤性として知られていた『抗アンドロゲン除去症候群 AWS』では投与された抗男性ホルモン剤に応答して結果的に癌細胞増殖を誘発しているのではないかという疑念があった。この問題は東京大学を主幹としたグループで糖タンパク『Wnt-5a』の異常的なプレゼンスを同増殖因子と実証する事に成功した。プレスの内容によるとサイズで1.5倍、細胞数では3倍の増殖である。(2011/3)
では抗ホルモン剤投与により転移能に異変は無いのかと言えばそうでも無く、ネスチン(nestin)と言われるタンパクがアンチアンドロゲンに対応し前立腺がんの全身転移を促している事実を明らかにしている。(ジョンズホプキンス大2007/10)
この発見はいまだ非常に予備的なものに過ぎず、前立腺癌患者や医師はこの療法を中止するべきでないと注意を促しているが、米国に於けるホルモン治療は本邦と異なり低リスクのPSA再発に対して積極的な治療は限定的であり、多くが既に転移を有している患者群に対しては延命的見地からも有効で、意義のある事に他論はない。
然しながら、Low riskのPSA再発の患者には、むしろ、延命を願って自殺を急ぐ結果になりかねなく、早期予測、早期治療の優位性は理解できるのだが、治療開始にはPSA値の判断と、他にも明確な臨床的エビデンスが必要ではないだろうか。
Abstract
Nestin 胎生期にある一過性に発現する神経幹細胞特異的分子。
①小細胞肺がん、乳がん、転移性前立腺癌などに顕著に発現している。
②ネスチンは前立腺癌ホルモン未治療の原発巣株組織には発現していなく、アンドロゲン枯渇などの治療で顕著に出現しだす。
③癌細胞株からネスチンをノックダウンさせれば、転移が1/5に減少。
Detail
In vivo での参考 『苛めると癌は怒る! は本当か?』
http://ina-takasi.blogspot.com/2011/04/psa-psa6.html
『前立腺癌の移動と転移における中間径フィラメントであるネスチンに関連した幹細胞の役割』
http://www.cancerit.jp/xoops/modules/pubmed/index.php?page=article&storyid=200
『前立腺癌の標準治療は癌の転移を促進する可能性ジョンズホプキンス大学キンメルがんセンター* 2007年10月1日』
http://www.cancerit.jp/xoops/modules/cancer_reference/index.php?page=article&storyid=189
前立腺癌における神経内分泌細胞の発現とその臨床的意義(京都府立医大)
進行前立腺通常型腺癌における神経内分泌腫瘍細胞の存在はホルモン療法にお
ける再燃の危険因子と考えられた。
2011年4月23日土曜日
苛めると癌は怒る! は本当か? うれピクない3倍返し
全摘後PSA再発と言われて、ホルモン治療を2年で放棄した例がある。
術前PSA=6.8 GS=9のCaseである。ホルモン治療を一度でもした場合、癌は変質するであろうか?治療放置後のPSAは?そして5年経過した時点での病態は?。
通常のホルモン治療(間歇的投与を継続)をした場合との2例で癌の変質をみてみる。
下グラフをみても理解できるように、通常一旦ホルモン治療をすれば、再度PSAが上昇する場合の傾斜(増殖度)は前回の傾斜の約3倍になり、治療前のPSA上昇傾斜を維持しようとすれば薬剤の投与量も追次的に増やさざるを得ない。半減期の変化にも顕著に現れている。
『癌をいじめると、癌は怒る』と近藤誠氏は言っているようだが、ある意味で本当かも知れない。(但し、PSAと癌の正相関が前提条件で、現時点では確実に担保されていない)
やがて何年か後に必発の『PSA再燃』でも同様で、死ぬまで連綿と放射線やホルモン、抗癌剤と治療を続けざるを得ない。実に麻薬的な治療と言えるが、患者には他に選択肢は無い。PSAを再発予測因子とする以上、これは事実である。
(癌は耐剤性を獲得し、或いは新生血管を得て進化してゆく過程も、免疫から逃走する仕組みも、実は体内での胎児の成長と同じプロセスを形成する。精子も母乳もPSAも免疫から言うと全て他人(非自己)としたタンパクである事からも充分納得がいく。だが、PSAの対ホルモン特性は必ずしも癌細胞因子とは断定できない。)
通常のホルモン治療のΔPSA上昇のCASE(全摘後放射線奏功無く内分泌治療 癌再発なし)
次のケースはホルモン治療を2年で放棄した場合のPSA変動グラフで、拒否後のPSA上昇は当然であるが、予想では4年経過でRRP以前の癌性の方が断然と有利になる。
治療を途中放棄したPSA推移とPSA予想曲線(破線は予想曲線)
このケースでも記録によると全摘後PSA20で何ら症状は無く、治療拒否4年経過後でも健在との事であるが記録はPSA20の後で途切れている。以後経過は不明。
GS9ではPSA10でも転移は珍しくなく、PSA20で無癌は一寸不可解ですがPSA上昇データにはそれなりの信憑性がありサンプルとしました。(半減期dataにはやや疑問がありますが)逆転時のPSAは予想で50となります。冒頭での通常ホルモン治療のケースでもPSA20で無癌です。この2件ではPSAの持つ意味(再発予測因子)は無意味或いは否定となりますが、これらのグラフからは一旦ホルモン治療を行うとPSAの上昇傾斜は治療前の3倍の増殖速度となる事がわかります。
(東京大学からWnt-5aでの癌サイズ増大が1.5倍と発表がありましたが、細胞総数では丁度2.5倍になります。或いは、Nestinが関与している可能性もあるのかも知れません。)
残念ながら止める手立てはありません。
PSA再発→臨床再発8年→癌死5年について
何故、癌の姿がなく、PSAだけが顕著に出現するのでしょうか、路頭に迷った旅人は逡巡しますが原点に戻るとき、例え転移、若しくは残留癌があったとしても、『前立腺がんは進行が遅い』と教わった事に気がつきます。30~40年で一人前の癌に成長する場合もあり『再発から臨床癌中央値8年、癌死5年』と言う日泌会・厚生GLの報告には素直に頷けない。臨床癌1cm~4cmでは癌細胞の分裂は31回~34回を要します。これはPSADT(PSAが2倍になる速度)4回/年、即ち3ヶ月でPSAが倍にならなければ実現不可能です。『PSA20以下では99%転移なし』の報告があるように、GS9以下では原発出現から即転移とはならない。多くのRRP手術の悪性度はGS8以下ですから論理的整合性が無く、転移癌はエリートだけ(混合型からスピンアウト出来る有能力癌細胞だけ)とは言え術前の癌性に由来する訳ですから、論理的飛躍の域は否定できません。術後の過剰(癌に反映していない)なPSA産生のメカニズムは明解にされていません。いまだにPSA再発(所在不明な癌)が理由とされています。
Notes
1)Nestin 『MAB(ホルモン療法)で前立腺癌の転移を誘発促進させるネスチン』について
http://ina-takasi.blogspot.com/2011/05/blog-post.html
2)Wnt-5aの発表概要:LINK
東京大学分子細胞生物学研究所(所長:秋山徹)の核内情報研究分野の高橋さゆり(大学院生)と加藤茂明教授らは、抗男性ホルモン剤療法に抵抗性を示す前立腺癌において、高頻度で見出される男性ホルモン(アンドロゲン)受容体(AR)の遺伝子変異をマウスに導入したモデル動物を確立した。このモデル動物を用いて解析した結果、「Wnt-5a」という細胞外分泌タンパク質がAR 点変異体と協調的に作用し、通常は男性ホルモン遮断薬であるはずの抗男性ホルモン剤に応答して、前立腺癌の増殖亢進を引き起こすことを実証した。(2011/4/28追記)
3)PSA再発治療のデータでは治療継続のデータはその特性から信憑性があると思います。治療放棄したかたのデータの確証は得られませんでしたが、他に同事例はなくサンプルとしました。
4)PSA値と癌病勢の相関は担保されていません。PSA予想特性は予想の域内です。
5)PSA再発は無視して良いとの主張ではありません。あらゆる論議があって当然と考えております。再発と告知された、或いは既に治療中の人々のメンタルサプリメントに、或いは参考にでもなれば幸いです。事実私もPSA再発とされた罹患者であり、圏内の人です。
6)データを許可なくお借りしましたが、ご笑許ご理解賜れば幸いです。
関連記事
『前立腺癌の増殖亢進を引き起こすWnt-5a』問題について
http://sites.google.com/site/inascienceart/sankou-bunken--shiryou/--mab-horumon-ryouhou--de-zenritsusen-gan-no-zoushoku-koushin-wo-hikiokosu---mondai-nitsuite
加藤茂明グループ等による不正論文(捏造)疑惑がありますが、当論文の適否は決着していません。(2012/3追記)
前立腺癌における神経内分泌細胞の発現とその臨床的意義(京都府立医大)
進行前立腺通常型腺癌における神経内分泌腫瘍細胞の存在はホルモン療法にお
ける再燃の危険因子と考えられた。
抗がん剤で耐剤性 癌増殖 Nature Medicine から(2012/8/17)
術前PSA=6.8 GS=9のCaseである。ホルモン治療を一度でもした場合、癌は変質するであろうか?治療放置後のPSAは?そして5年経過した時点での病態は?。
通常のホルモン治療(間歇的投与を継続)をした場合との2例で癌の変質をみてみる。
下グラフをみても理解できるように、通常一旦ホルモン治療をすれば、再度PSAが上昇する場合の傾斜(増殖度)は前回の傾斜の約3倍になり、治療前のPSA上昇傾斜を維持しようとすれば薬剤の投与量も追次的に増やさざるを得ない。半減期の変化にも顕著に現れている。
『癌をいじめると、癌は怒る』と近藤誠氏は言っているようだが、ある意味で本当かも知れない。(但し、PSAと癌の正相関が前提条件で、現時点では確実に担保されていない)
やがて何年か後に必発の『PSA再燃』でも同様で、死ぬまで連綿と放射線やホルモン、抗癌剤と治療を続けざるを得ない。実に麻薬的な治療と言えるが、患者には他に選択肢は無い。PSAを再発予測因子とする以上、これは事実である。
(癌は耐剤性を獲得し、或いは新生血管を得て進化してゆく過程も、免疫から逃走する仕組みも、実は体内での胎児の成長と同じプロセスを形成する。精子も母乳もPSAも免疫から言うと全て他人(非自己)としたタンパクである事からも充分納得がいく。だが、PSAの対ホルモン特性は必ずしも癌細胞因子とは断定できない。)
通常のホルモン治療のΔPSA上昇のCASE(全摘後放射線奏功無く内分泌治療 癌再発なし)
次のケースはホルモン治療を2年で放棄した場合のPSA変動グラフで、拒否後のPSA上昇は当然であるが、予想では4年経過でRRP以前の癌性の方が断然と有利になる。
治療を途中放棄したPSA推移とPSA予想曲線(破線は予想曲線)
このケースでも記録によると全摘後PSA20で何ら症状は無く、治療拒否4年経過後でも健在との事であるが記録はPSA20の後で途切れている。以後経過は不明。
GS9ではPSA10でも転移は珍しくなく、PSA20で無癌は一寸不可解ですがPSA上昇データにはそれなりの信憑性がありサンプルとしました。(半減期dataにはやや疑問がありますが)逆転時のPSAは予想で50となります。冒頭での通常ホルモン治療のケースでもPSA20で無癌です。この2件ではPSAの持つ意味(再発予測因子)は無意味或いは否定となりますが、これらのグラフからは一旦ホルモン治療を行うとPSAの上昇傾斜は治療前の3倍の増殖速度となる事がわかります。
(東京大学からWnt-5aでの癌サイズ増大が1.5倍と発表がありましたが、細胞総数では丁度2.5倍になります。或いは、Nestinが関与している可能性もあるのかも知れません。)
残念ながら止める手立てはありません。
PSA再発→臨床再発8年→癌死5年について
何故、癌の姿がなく、PSAだけが顕著に出現するのでしょうか、路頭に迷った旅人は逡巡しますが原点に戻るとき、例え転移、若しくは残留癌があったとしても、『前立腺がんは進行が遅い』と教わった事に気がつきます。30~40年で一人前の癌に成長する場合もあり『再発から臨床癌中央値8年、癌死5年』と言う日泌会・厚生GLの報告には素直に頷けない。臨床癌1cm~4cmでは癌細胞の分裂は31回~34回を要します。これはPSADT(PSAが2倍になる速度)4回/年、即ち3ヶ月でPSAが倍にならなければ実現不可能です。『PSA20以下では99%転移なし』の報告があるように、GS9以下では原発出現から即転移とはならない。多くのRRP手術の悪性度はGS8以下ですから論理的整合性が無く、転移癌はエリートだけ(混合型からスピンアウト出来る有能力癌細胞だけ)とは言え術前の癌性に由来する訳ですから、論理的飛躍の域は否定できません。術後の過剰(癌に反映していない)なPSA産生のメカニズムは明解にされていません。いまだにPSA再発(所在不明な癌)が理由とされています。
Notes
1)Nestin 『MAB(ホルモン療法)で前立腺癌の転移を誘発促進させるネスチン』について
http://ina-takasi.blogspot.com/2011/05/blog-post.html
2)Wnt-5aの発表概要:LINK
東京大学分子細胞生物学研究所(所長:秋山徹)の核内情報研究分野の高橋さゆり(大学院生)と加藤茂明教授らは、抗男性ホルモン剤療法に抵抗性を示す前立腺癌において、高頻度で見出される男性ホルモン(アンドロゲン)受容体(AR)の遺伝子変異をマウスに導入したモデル動物を確立した。このモデル動物を用いて解析した結果、「Wnt-5a」という細胞外分泌タンパク質がAR 点変異体と協調的に作用し、通常は男性ホルモン遮断薬であるはずの抗男性ホルモン剤に応答して、前立腺癌の増殖亢進を引き起こすことを実証した。(2011/4/28追記)
3)PSA再発治療のデータでは治療継続のデータはその特性から信憑性があると思います。治療放棄したかたのデータの確証は得られませんでしたが、他に同事例はなくサンプルとしました。
4)PSA値と癌病勢の相関は担保されていません。PSA予想特性は予想の域内です。
5)PSA再発は無視して良いとの主張ではありません。あらゆる論議があって当然と考えております。再発と告知された、或いは既に治療中の人々のメンタルサプリメントに、或いは参考にでもなれば幸いです。事実私もPSA再発とされた罹患者であり、圏内の人です。
6)データを許可なくお借りしましたが、ご笑許ご理解賜れば幸いです。
関連記事
『前立腺癌の増殖亢進を引き起こすWnt-5a』問題について
http://sites.google.com/site/inascienceart/sankou-bunken--shiryou/--mab-horumon-ryouhou--de-zenritsusen-gan-no-zoushoku-koushin-wo-hikiokosu---mondai-nitsuite
加藤茂明グループ等による不正論文(捏造)疑惑がありますが、当論文の適否は決着していません。(2012/3追記)
前立腺癌における神経内分泌細胞の発現とその臨床的意義(京都府立医大)
進行前立腺通常型腺癌における神経内分泌腫瘍細胞の存在はホルモン療法にお
ける再燃の危険因子と考えられた。
抗がん剤で耐剤性 癌増殖 Nature Medicine から(2012/8/17)
2011年4月18日月曜日
PSA再発治療は、PSA≧2.0から
前回の全摘後のPSA20でも癌再発なし(治療の意味)では医師が膀胱尿道吻合部局所再発と患者に告げて放射線治療をFAILしたが、PSA0.4では博打と同じであろうと私は思う。
ここに、あるDataがある。1997年10月から,PSA≧0.2なるRRP後経過観察中の119例を対象として.尿道膀胱吻合部を生検し,さらに低エコー域あるいは再発の疑われる部位があれば1~2箇所の追加生検を施行した結果の報告書である。
報告内容は以下のとおり。
『PSA≧2.0mでTRUS陰性例では,陰性予測値は100%であり尿道膀胱吻合部生検の必要はなさそうであった癌再発検出の予測には,PSA値,病理学的病期,断端陽性,time to PSA elevationではなくTRUSとDREの所見は有用であった.』
つまり、PSA再発2.0以上ではTRUS(超音波診断)で癌が無ければ、病理診断でも100%癌は無い。PSA0.5以下では34%の確立でしか癌再発を言えない。
Notes
TRUS=直腸からの高出力超音波診断
DRE=直腸診
PSA>0.2での、別のデータによればTRUSと生検陽性率は吻合部=56% ,61% 膀胱頸部26%,54% 膀胱後部4% 100%である。
治療経歴 Ina_ProstateArt
報告書は
日泌会・厚生科学研究班編/GLから
ここに、あるDataがある。1997年10月から,PSA≧0.2なるRRP後経過観察中の119例を対象として.尿道膀胱吻合部を生検し,さらに低エコー域あるいは再発の疑われる部位があれば1~2箇所の追加生検を施行した結果の報告書である。
報告内容は以下のとおり。
『PSA≧2.0mでTRUS陰性例では,陰性予測値は100%であり尿道膀胱吻合部生検の必要はなさそうであった癌再発検出の予測には,PSA値,病理学的病期,断端陽性,time to PSA elevationではなくTRUSとDREの所見は有用であった.』
つまり、PSA再発2.0以上ではTRUS(超音波診断)で癌が無ければ、病理診断でも100%癌は無い。PSA0.5以下では34%の確立でしか癌再発を言えない。
Notes
TRUS=直腸からの高出力超音波診断
DRE=直腸診
PSA>0.2での、別のデータによればTRUSと生検陽性率は吻合部=56% ,61% 膀胱頸部26%,54% 膀胱後部4% 100%である。
治療経歴 Ina_ProstateArt
報告書は
日泌会・厚生科学研究班編/GLから
2011年4月11日月曜日
全摘後のPSA20でも癌再発なし(治療の意味)
全摘出時65歳男性、術前PSA不明。GS不明。K里病院泌尿器科入院。
退院後尿道狭窄にて再度手術入院。全摘術後1年ほどで、PSA再発。
『0.1 なら問題無いが、0.3 というのは5年後に大きな癌細胞が出来る可能性が十分にある』『尿道の近くに癌細胞があることは間違いない。そこを放射線照射して癌細胞をたたいてしまえば完全に治癒することができる。もしこれをしなければ、どこか別の場所に転移し大きくなることは間違いない、そうなってからでは放射線治療は出来なくなり、ホルモン注射による治療になるが5年持つかどうかだ。今のうちなら放射線治療が効果的なのだ。』
との事でPSA0.4にて放射線治療開始。
が、放射線の奏功なく、素人目でも完全にFAILし、PSAは上昇していく。
(下PSA推移グラフ参照)
放射後19ヶ月でPSA14.5に上昇。臨床癌なし。症状癌なし。症状があるのは放射線の副作用のみ。この時点からホルモン治療に切り替えてPSA20でコントロールしているが、以後10年の経過記録では転移なし。ENHANCEMENTで癌なし。所謂『癌』は存在しない。症状は治療の副作用だけが残存した。
この時点で手持ちのカードは全てきった事になる。 Game Overです。
PSA20である。私の癌塊はPSA12~13でサイズ26mm(MAX)で浸潤していた。如何に人生色々、癌にも色々と言え、初発でもPSA20と言えば転移も疑う病態と思うのだが・・・。
病院の説明では、5年経過した時点で癌は大きくなっている筈だが(放射線は無意味だったので)・・・。PSA再発10年経っても癌の顔はみえていない。
参考
Dirty Little Secret. 局所再発 と 非浸潤がん
苛めると癌は怒る! は本当か? うれピクない3倍返し
PSA値は副甲状腺ホルモンでも上昇 (日経メディカルより)2012/3/8追記)
PSA再発治療は、PSA≧2.0から
Notes
個人の闘病ブログからのPSA_Dataを許可なく借用しました。病院名や医師名を明記してありましたが、仮名で表記しました。PSAData及びブログの内容は信頼足りうると思っています。
もし、不快に思われたなら、連絡してください。削除いたします。
ina.takasi@gmail.com
退院後尿道狭窄にて再度手術入院。全摘術後1年ほどで、PSA再発。
『0.1 なら問題無いが、0.3 というのは5年後に大きな癌細胞が出来る可能性が十分にある』『尿道の近くに癌細胞があることは間違いない。そこを放射線照射して癌細胞をたたいてしまえば完全に治癒することができる。もしこれをしなければ、どこか別の場所に転移し大きくなることは間違いない、そうなってからでは放射線治療は出来なくなり、ホルモン注射による治療になるが5年持つかどうかだ。今のうちなら放射線治療が効果的なのだ。』
との事でPSA0.4にて放射線治療開始。
が、放射線の奏功なく、素人目でも完全にFAILし、PSAは上昇していく。
(下PSA推移グラフ参照)
放射後19ヶ月でPSA14.5に上昇。臨床癌なし。症状癌なし。症状があるのは放射線の副作用のみ。この時点からホルモン治療に切り替えてPSA20でコントロールしているが、以後10年の経過記録では転移なし。ENHANCEMENTで癌なし。所謂『癌』は存在しない。症状は治療の副作用だけが残存した。
この時点で手持ちのカードは全てきった事になる。 Game Overです。
PSA20である。私の癌塊はPSA12~13でサイズ26mm(MAX)で浸潤していた。如何に人生色々、癌にも色々と言え、初発でもPSA20と言えば転移も疑う病態と思うのだが・・・。
病院の説明では、5年経過した時点で癌は大きくなっている筈だが(放射線は無意味だったので)・・・。PSA再発10年経っても癌の顔はみえていない。
参考
Dirty Little Secret. 局所再発 と 非浸潤がん
苛めると癌は怒る! は本当か? うれピクない3倍返し
PSA値は副甲状腺ホルモンでも上昇 (日経メディカルより)2012/3/8追記)
PSA再発治療は、PSA≧2.0から
Notes
個人の闘病ブログからのPSA_Dataを許可なく借用しました。病院名や医師名を明記してありましたが、仮名で表記しました。PSAData及びブログの内容は信頼足りうると思っています。
もし、不快に思われたなら、連絡してください。削除いたします。
ina.takasi@gmail.com
2011年4月4日月曜日
僕のPSA再発の仕分けは蓮舫さんに!
PSA再発の半数以上に癌がないのに、全員に放射線やホルモンの投与は無駄じゃないんでしょうか?
何故、去勢手術まで行うのでしょうか?
エビデンスを教えて下さい。
どうして、2番目の経過観察では駄目なんでしょうか? その理由を教えてください。
蓮舫参議院議員でしょうか・・・? いいえ、Ina.takasiです。
治療経歴 Ina_ProstateArt
何故、去勢手術まで行うのでしょうか?
エビデンスを教えて下さい。
どうして、2番目の経過観察では駄目なんでしょうか? その理由を教えてください。
蓮舫参議院議員でしょうか・・・? いいえ、Ina.takasiです。
治療経歴 Ina_ProstateArt
2011年4月3日日曜日
全摘後のPSA再発!56.8%非癌、33.5%遠隔転移、9.7%領域転移。(前立腺癌)
2001年 Johns Hopkins experience においてロンタム(15年間)前立腺がんPSA再発調査を発表した。調査対象は病期 T1 T2 T3 の計2404人である。
ここではPSA再発とされた患者の転移及び病勢を明らかにすると同時に、15年後のPSA再発が34%(PSAのみも含め)とかなりの高率な数値をも発表している。が、それにも増して驚かされるのはPSA再発としながら、実に半数以上に癌がなかった事である。
前回『全摘後のPSA再発は約半数でその60%以上は非転移もしくは非がんである。』の調査(JAMA/281巻,17号)では63%を非癌としたが、今回も有意に差が認められない。
PSA再発とされた患者(412人)の調査結果は以下の通りである。
NED(無病=癌がない)56.7%=234人
領域転移(局所再発:リンパ節への転移)9.7%=40人(サンプル数2404人では1.6%)
遠隔転移(肝臓、肺等、大半は骨)33.5%=138人(サンプル数2404人では5.76%)
本文の要約としては
『大規模な前立腺全摘後の予後調査をしたものは他には少ないが成績は他の報告と大きな差はなし.根治的前立腺摘除術はこの成績をみても限局前立腺癌には有効であり術後のf/uにはPSA,DREが有効である.』としている。
つまり、『PSA再発がきたしても癌が無いと言う事は、根治的前立腺摘除術はそれだけ有効であることの証明になっている。』と言っているのだが、PSA再発(仮想的再発)で施設によってはホルモンや放射線の治療対象とされ、大いに困るのは患者である事も言っておきたい。
Notes
領域転移=原文では〔局所再発〕となっていましたが、リンパ転移なので領域としました。
f/u =フォローアップ
DRE=触診
参考
日泌会・厚生科学研究班編/医療・GL(06年)/ガイドライン
http://minds.jcqhc.or.jp/stc/0032/1/0032_G0000094_S0019299.html
泌尿紀要:51:575-580/2005年
5年PSA非再発率 pT2=84.8% pT3=35.9%。
pT3では64%がPSA再発である。
ここではPSA再発とされた患者の転移及び病勢を明らかにすると同時に、15年後のPSA再発が34%(PSAのみも含め)とかなりの高率な数値をも発表している。が、それにも増して驚かされるのはPSA再発としながら、実に半数以上に癌がなかった事である。
前回『全摘後のPSA再発は約半数でその60%以上は非転移もしくは非がんである。』の調査(JAMA/281巻,17号)では63%を非癌としたが、今回も有意に差が認められない。
PSA再発とされた患者(412人)の調査結果は以下の通りである。
NED(無病=癌がない)56.7%=234人
領域転移(局所再発:リンパ節への転移)9.7%=40人(サンプル数2404人では1.6%)
遠隔転移(肝臓、肺等、大半は骨)33.5%=138人(サンプル数2404人では5.76%)
本文の要約としては
『大規模な前立腺全摘後の予後調査をしたものは他には少ないが成績は他の報告と大きな差はなし.根治的前立腺摘除術はこの成績をみても限局前立腺癌には有効であり術後のf/uにはPSA,DREが有効である.』としている。
つまり、『PSA再発がきたしても癌が無いと言う事は、根治的前立腺摘除術はそれだけ有効であることの証明になっている。』と言っているのだが、PSA再発(仮想的再発)で施設によってはホルモンや放射線の治療対象とされ、大いに困るのは患者である事も言っておきたい。
Notes
領域転移=原文では〔局所再発〕となっていましたが、リンパ転移なので領域としました。
f/u =フォローアップ
DRE=触診
参考
日泌会・厚生科学研究班編/医療・GL(06年)/ガイドライン
http://minds.jcqhc.or.jp/stc/0032/1/0032_G0000094_S0019299.html
泌尿紀要:51:575-580/2005年
5年PSA非再発率 pT2=84.8% pT3=35.9%。
pT3では64%がPSA再発である。
2011年3月21日月曜日
PSA局所再発(言葉では解るのだが・・・実体は・・・)
前立腺がん全摘後のPSA局所再発で『局所残留癌』、そして『局所微小転移:オリゴメタ』とは一体ナニものであろうか?これが今回のテーマである。
PSA再発の疑いではCTや骨シンチで明らかな転移所見がない場合、局所再発と見做され、治療のプログラムが組み立てられる。
局所再発とは近傍臓器(膜及び上皮組織)への転移及び、残留癌(?)を言う。
『局所転移』 きわめて稀ではないかと思っています。
転移性膀胱がん、或いは転移性直腸がん。いずれも前立腺近傍の臓器での癌である。だが、しかし、残念ながら私には、聴き慣れた言葉ではない。何故か?答えは簡単で、発症された症例は限りなく稀で、進行した癌でも近傍臓器への転移は聞かない。従って『癌取り扱い規約』でのTNM分類では、N=リンパ節転移(領域転移)、M=遠隔転移であり、浸潤した精嚢や神経、尿道や膀胱頚部は(T)のカテゴリーに所属して分類されている。全摘では当然これらの臓器も根こそぎ切除される訳であるから近傍臓器への転移は考え難い。
『局所残留癌』 言葉はわかるのですが・・・
残留癌とは取り残した癌細胞の事を言う。
あるTextでは術後2年ほどで取り残された前立腺良性細胞の修復再生がPSA上昇の要因とし、この考えを妥当としているが(神経温存、放射線治療の術例は別として)PSAの上昇限界がある筈である。これは癌細胞にとっても同様で生命維持には他臓器組織への侵入、接着を必要とする。しかし、前立腺がん細胞は、以上の様に近傍臓器等への移植はおこり難い。あるとしても、膜外(間質)での生命の維持は困難である。
こうして可能性を順次消去していくとやがては尿道や膀胱組織などに浸潤していた癌細胞に辿り着くが、だが、癌病床巣拡大ではなく、前記の如く間質への浸潤後の遊走では転移となり、このケースも大変考え難くなる。
PSA再発の発症を放置した症例で、膀胱がん、或は近傍臓器への転移が認められた報告があるならば納得出来るが・・・、今尚知らないのは私だけであろうか。多くの記載はPSA再発と生存率及び生命リスクなどのデータと2次処置までで、PSA局所再発から臨床癌にいたるプロセスのあるべき記事欄は空白のままである。
日泌会及び各医療機関も具体的に残留癌の症例は言及していない。患者サイドとしては充分な解説や説明を望んでいるのだが・・・。空白のままである。
Note_1
癌が精嚢、膀胱頚部にまで広がったのは転移ではなく浸潤と言う。癌塊の接着分子から乖離した単独癌細胞が間質への浸潤後に遊走して新たな他臓器に着床し増殖する場合を転移。浸潤は転移の前駆事象ではあるが転移とは言わない。断端陰性に拘わらず転移があるのは当然であり否定しないが、病巣所属組織を切除しているケースでは、局所再発は考え難い。癌再発では浸潤なるカテゴリーはない。遠隔転移(血行)と領域或いは局所転移(リンパ行:局所癌)の2つである。
前立腺が近傍臓器に癒着していた場合はがん細胞の取り残しはありえるかもしれませんが・・・。
前立腺良細胞は間質性細胞を喪失すれば生存できませんが、がん細胞は単独での生存は可能とされています。卵巣がんでは腹膜に播種されますが、前立腺がんの腹膜播種はありません。また、がん細胞がデノビエ・筋膜に侵入して、直腸などの基底膜をも透過、或いは細胞外マトリクスに生着しているケースも知りません。しかし、PSAが上昇するには血管やリンパ菅の近くに200μm以内?)がん細胞がいる事が前提となります。つまり、他組織に血行ではなく脂肪域や固有の筋層から組織膜を貫通して破る能力を必要とし、最低でも組織リンパや血管のある近くにがんが浸潤しなければPSAに影響を与えません。PSAは高分子でグリコ・プロテイン糖タンパク分子量約30KDaですが血管には侵入できると思います。(毛細血管7μmでもマクロファージ13μmは変形或いはMMPを放出して流出されます。酸素は3.2kDa)
放射線治療後のPSAが40近くの人もおられますが、憎悪や転移は証明されていません。PSAとキャンサーボリュームとは正相関していると思いますが不明な点が多々あるのも事実です。
Note_2
あるデータでは転移の約80%が骨への転移を認め、35%ほどがリンパ節、残りは肺で、数%がその他臓器である。血行性からは骨、播種、肺。リンパ行性からは膀胱 仙骨等の転移があります。リンパ管はやがて静脈血流(鎖骨下)と結合しますが、骨、肝臓(消化器系)や肺(呼吸器系)への転移は動脈系血行と言われていますが、前立腺がんの場合は静脈系転移です。管筋の肉厚は薄い順で、リンパ管、静脈血管、動脈血管となり動脈血管へはがん細胞は侵入しにくいと考えられています(間質細胞が関与してMMPを分泌して基底膜などを溶解して進行します)。神経浸潤していた場合はリンパ転移の可能性があり、やがて静脈経路で転移する可能性が考えられます。
Note 3
全摘後で癌幹細胞(仮説)が血管内皮、リンパ管内皮及び低酸素域に存在した場合は、転移及び残留は成立しますが、現行の治療では癌幹細胞の死滅はできません。
同様に低分化、未分化の場合も細胞組織的に或いは病理学的にも発生母地の判別は難しく、腺癌とされていても癌の死滅は困難とされています。
PSA再発においては放射線局所照射でPSAの低下をその根拠としますが、良性細胞のダメージでもPSAは低下すると思いますが・・・。
局所再発とは何か? 教えて欲しいと思います。
参考
癌の家柄(iPSの氏素性) PSA再発(前立腺がん)治療は有益か?
(http://ina-takasi.blogspot.com/2011/12/psa.html
前立腺がん再発治療(癌:局処病か全身病か)
http://ina-takasi.blogspot.jp/2013/02/blog-post.html
1997人、15年間の後ろ向きスタディの遠隔転移死亡患者で局所再発経路であったのは一名たりとてありません。1次転移(局所再発)からの遠隔転移ならば局所マージン・ステイタスは証拠となる筈だが、それすら証明されていない。1982年のスタディである。それから現在まで患者は死んでも「局所再発」の言葉は決して死なない。オカルトである。
Dirty Little Secret. 局所再発 と 非浸潤がん
転移しないガンだからこその拡大手術。その理由とは・・・
2011年3月17日木曜日
ED治療薬(勃起を促すとPSAが上昇する。は本当か?)
『PSA難民・・・』ではLH(黄体ホルモン)、ED治療薬(PDE_5阻害薬)について触れましたが、今回補足を述べます。
バイアグラ・シアリス・レビトラなどのED治療薬はPDE_5の活性化(勃起した状態を元の自然な状態に復旧させる働き)を阻害する薬(サプレッサー)です。勃起を促進させる薬ではありません。
前立腺がんの手術などで性的能力に障害を生じた場合などに処方されますが、ドライエジェクション(少々品位に欠けますが“空射ち”と訳してください)が改善される事はありません。
日本のED治療では、PSA値とED治療に明確な因果関係は無い。との判断で、処方の根拠は以下のBJU.INT(英泌尿器科学会国際学会)の報告内容に準拠しています。要は男性ホルモンで勃起を促してもPSA値に変動はないので、従って、その持続時間延長の目的薬はなんら抵触しない。が理由と思われます。
Coward RM, et al. : BJU Int.103 : 1179-83,2009
加齢男性性腺機能低下症(LOH)患者にテストステロン補充療法をしても、5年間のフォローにおいてPSA値は変化しなかった。また、前立腺癌の発生率も上昇しなかった。一方、性機能やQOLは改善し、総コレステロール値の低下がみられた。
一方では Prostate Specific Antigen (Michael Brawer AND Roger Kirby )なる解説書では、
視床下部ー脳下垂体ー性腺系
視床下部ー脳下垂体ー性腺系に影響を及ぼす因子が血清PSAレベルに対し重要な影響を及ぼしている。前立腺上皮体に言えることであるが、PSAは男性ホルモンのコントロール下にあり、内科的或いは外科的去勢を行うとPSAレベルが大きく低下する。例えば、良性疾患で径尿道的前立腺除去(TURP)を行うと、血清PSAレベルが有意に低下する。
どうもMr、マイケル陣が有利な論理展開のようです。PSAは癌特異ではなく正常細胞でも大きく変化するのは確かなようです。従って、勃起や射精はPSA上昇を誘導します。もし癌細胞があれば、増殖を促します。
前立腺がんのPSA再発を避けるには、男性を諦めるのが一番です。PSA再発では抗男性ホルモンやLH-RH遮断薬そして放射線が待っています。ほぼHOPELESSな帰結でしょうか・・・。
僕は苦し紛れに喘いでいます。周囲からは往生際が悪いなどと罵声を浴びながらも救いの道をいまだに模索しています。結論的には『PSA再発=癌とは限らない』と(苦し紛れのこじつけ論的な印象もなくも無いのですが)、暫くこれで行こうかと思っています。
注)
去勢後PSAの不可解な上昇原因の可能性として、副甲状腺ホルモンとの発表がなされましたが、他にも大きな理由があると思います。
PSA値は副甲状腺ホルモンでも上昇 (日経メディカルより)2012/3/8追記
PSAは3種類ありますが、上記では全てTPSAです。良性細胞PSAはFREE-PSAで多く検出すると言われています。F/T 比を測定すれば全体像が明確になるかもしれません。テストステロンは主たる男性ホルモンです。視床下部から脳下垂体にホルモンの制御指令をします。性的興奮である場合は性腺系に働きかけます。しかし、血清中のテストステロン濃度が、前立腺組織周辺、或いは細胞に与える影響や反応と相関しているとは言えません。受容体も含めたシステム全体の機能性の問題と思います。
前立腺上皮: 果実でもそうですが、基底層にはいろいろな制御機能とかがあり、被膜目的だけではありません。前立腺の基底細胞層だけが残っても、再度アンドロゲンを与えると元の前立腺に
戻ると言われています。幹細胞、或いは未成熟な未分化細胞(前駆細胞)があるだろうと思います。
径尿道的前立腺除去(TURP): 前立腺肥大などをレーザで切除する術式です。
参考
射精でPSAは減少する。理由は精液が枯渇するから。(Effect of ejaculation on PSA levels)
Urology. 1998 Mar;51(3):455-9.
The effect of ejaculation on prostate-specific antigen in a prostate cancer-screening population.
この論文では射精とPSAは無関係と結論しています。
2011年3月2日水曜日
全摘後のPSA再発は約半数でその60%以上は非転移もしくは非がんである。(前立腺がん)
RRP1次処理後におけるPSA再発は約30%ほどであり、その殆どは術後1ヶ年以内である事が、各施設で報告されている。では術後15年ではこの数字はどのように変化するのであろうか。そして、そこでは再発率30%は幻想にしか過ぎないことが理解できる。
日泌会・厚生科学研究班編/医療・GL(06年)/ガイドラインでは症例数:T1、T2、T3ステージ、サンプル数合計1997において15年間のトレサビリティで以下の結論を導き出した。
『前立腺全摘除を施行した症例の15年の非転移率,非癌死率は82%,91%である.PSA failureとなった症例において,5年間で明らかな転移を有さない症例は63%存在する。PSA failureとなった症例の検討では,Gleason Score8未満,手術後2年より経過したPSA failure,Gleason Score8未満でPSAのdoubling timeが手術後10ヶ月以上の症例ではその他の症例と比較し有意に転移が出現しない。』
PSA failure後の臨床経過については、
『5年間で明らかな転移を有さない症例は63%.GS8未満,手術後2年より経過したPSA failure,GS8未満でPSADTが10ヶ月以上の症例は有意に転移が出現しにくい.』
この文脈(context)からは直接的な言及(リファー)はないが、5年経過で48%がPSA再発と書きなおせる。(下図フロー参照)
15年経過した時点で非転移が82%と統計されている事は、PSA再発とされた48%の半数以上(63%)が結果的に転移していなかった意味になる。術後5年で非転移とされ、それ以降に転移とされたケースはレアであろう。従って事実上の再発は18%で、PSA再発(48%)と診断された患者のうち63%は癌が無かったとするのが自然である。グラフからはこの63%は転移待ちなのですが寿命か癌死かどちらが早いか、患者の年齢で決定されるでしょう。
私の言う幻の癌とは、この63%の事を指す。痛くも痒くもないない癌(ラテント)。
このようにして、この文脈を俯瞰してみれば大学系病院の公式発表されたPSA再発率20~30%では多くが転移となり、患者は理解と判断に苦しむのである。
私の言う幻の癌とは、この63%の事を指す。痛くも痒くもないない癌(ラテント)。
このようにして、この文脈を俯瞰してみれば大学系病院の公式発表されたPSA再発率20~30%では多くが転移となり、患者は理解と判断に苦しむのである。
サンプル指数を100人とした場合の図式を下図に示した。
本邦に於ける追跡調査では、『根治的前立腺全摘278症例の臨床的検討』として三重大学大学院医学系研究科腎泌尿器外科学、愛知県がんセンター中央病院泌尿器科、稲荷山病院泌尿器科の合同チームが2009年に「泌尿紀要 55、531ー537」で発表しています。Abstractは下記。
(今回278例の前立腺全摘症例の成績について検討した.患者全体での全生存率,疾患特異的生存率は10年でそれぞれ96.3,99.3%であり,5,10年PSA 非再発率はそれぞれ67.9,55.1%であった.PSA >20,生検時Gleason sum 7,8∼10 がPSA 再発に対して有意な危険因子であった.neoadjuvant 内分泌療法の有無はPSA 再発に対して有意な危険因子とはならなかった.)
このコンテクストでもPSA再発率は約半数を記録している。尚、OSは96.3%を記録している。
(再発定義や患者ユニホミティーは異なり、単純比較はできませんが、参考に。)
『根治的前立腺全摘278症例の臨床的検討』
泌尿紀要:51:575-580/2005年では、 5年PSA非再発率 pT2=84.8% pT3=35.9%。
pT3では64%がPSA再発である。
PSA再発でのホルモン治療後ではPSA20や30は可愛いほうで、PSA100近くの患者もいます。が、癌の姿も、かたちも、影もありません。全摘出後のPSA上昇は説明がつきませんが、治療は開始されます。放射線でのサルベージ(局所巣)では約50%の奏功率ですが、癌細胞である証拠はありません。これを説明できる医師はいないでしょう。
上皮細胞である限り、治療で細胞を殺傷すれば、傷の修復と同じで通常の代謝よりも頻繁に細胞復旧し、PSAは上昇します。つまり、全摘前のPSA上昇率よりも治療後は数倍の上昇率があっても
当然であり、癌細胞に限った事でもありません。むしろ、間質を伴った良細胞のほうが説明がつくと僕は思うのですが・・・。但し、神経温存の場合でもPSA<0.5の様です。
Notes
『 63%はPSA 4あっても転移なしの状態である.従って必ずしも癌再発とは言えない.』
GL06日泌会
『5年間で明らかな転移を有さない症例は63%.GS8未満,手術後2年より経過したPSA failure,GS8未満でPSADTが10ヶ月以上の症例は有意に転移が出現しにくい.』
日泌ー厚生 GL06
2011年2月26日土曜日
『癌(がん)腫瘍管理シート』にCTCマーカを追加しました。
『癌・腫瘍マーカー管理シートVer.3.6』にCTC(末梢血中循環癌細胞数)計数マーカーを追加しました。これは血中の転移癌細胞を計測(COUNT)するもので、2004年にFDAは認可していますが、現在日本での採用は限られた施設だけのようです。乳がん、直腸・結腸癌、前立腺がんの転移検査に有意と考えられ、前立腺がんの場合にもPSA、CTC、ENHANCEと臨床診断の信頼性は高くなりそうです。
がん細胞1gで700万個/日の循環血放出であるらしい。半減期は2.4時間。
詳細は
Ina_ProstateArt
2011年2月18日金曜日
PSA難民 PSA再発で実態の見えない『がん』を抱え癌難民はどこへ行く?
(全国の前立腺がん患者数6万人が難民化し、彷徨いだしている。)
下のグラフは私のPSA推移である。緑線がPSA実測値で、赤線がデマンド(予想特性)である。記録はRRP(2月15日)の後、4月5日採血でのPSA値から開始され本年2月10日で終了している。
グラフの説明
RRP(2月15日)後1ヶ月余、3月19日主治医からED治療薬(レビトラ)を処方して頂き、7月16日PSA再発と告げられるまでなんら躊躇う事なく服用した。
ED治療薬はPDE_5阻害薬なのでPSA昇降とは無関係となるが、LHの働き無くては、この薬は有効でない。LHはPSAそのものと言い換える事が出来るので、矛盾の成立である。LHの発現は前立腺の膨張を助長し、PSAを上昇させる。慌てて、服用を中止して禁欲体勢を堅持すること約2ヶ月。僕の性分にも困ったもので、PSA降下で安心したのか、抑圧からの開放か、奔放を尽くした結果が1 月10日の自レコ更新。目下現在反省期間中です。

参考
アナログ治療での不可解なPSA上昇原因の可能性として、副甲状腺ホルモンとの発表がなされましたが、他にも大きな理由があると思います。
PSA値は副甲状腺ホルモンでも上昇 (日経メディカルより)2012/3/8追記
下のグラフは私のPSA推移である。緑線がPSA実測値で、赤線がデマンド(予想特性)である。記録はRRP(2月15日)の後、4月5日採血でのPSA値から開始され本年2月10日で終了している。
回帰分析でも指数関数を示し、その挙動(kinetics)からは約300日のPSADTと判断され、PSA再発と医師から診断されるに違いない。このグラフからはいかなる施設であっても異を唱えられる事はない。
事実、K大からはPSA値0.384の時点でPSA再発と告げられた。(K大ではRRP後0.2をスレッショルドホールドとしたガイドラインを設定している様である。)
だが、果たして癌であろうか?PSA再発とは言えても、癌を確定でき得る医療機関は存在しない。幻の癌であるからである。何故ならPSA再発で画像等により臨床的に確認されたケースは僅か2%に過ぎないからである。
私の場合も癌再発では無いと主張するつもりは無い。Failかも知れない。だが、疑問はある。
1) 1次処理(RRPなど)後PSAの挙動(kinetics)をもって生化学的再発としている。
癌細胞の残存もしくは転移がその理由である。
だが、癌細胞だけを存在させる様な神業的な手術が可能である筈が無い。残存された組織に僅か癌細胞が付着していたと言うほうが正解である。
癌細胞が常時異型腔孔から喪失された基底膜から漏出するPSA( 抹梢血 )の量に比べ良細胞から射精時に産生放出されるPSA(精液中)は実に100万倍と言う多さである。
この正常細胞は癌細胞とは異なり上皮細胞だけで生存する事は不可能でやがて自然死してゆくと思われるが、その間PSAは射精に伴い体内に放出される。『PSA再発の多数は術後1年以内』との見解には以上の理由であるならば実に説得力を持つ。粘膜や間質の存在なく癌細胞の残存は有り得ない。で、あるならば術後最低2年経過後のPSA挙動で再発を論議すべきと思うが・・・PSA<1ではありえるのではないか・・・?
(2/26追記)私のケースは神経温存していますから前立腺細胞組織が残存している可能性が否
定できません。癌細胞が露出して前立腺上皮が他の周辺臓器と癒着していた場合も同様です。 微小転移巣がある場合ではPSAと癌は相関をもつと考えられますが・・・。
2)前立腺がんと性の問題
LH、ED治療薬(PDE_5)と射精、そして前立腺がんの問題は次回述べたいと思います。癌細胞の残存もしくは転移がその理由である。
だが、癌細胞だけを存在させる様な神業的な手術が可能である筈が無い。残存された組織に僅か癌細胞が付着していたと言うほうが正解である。
癌細胞が常時異型腔孔から喪失された基底膜から漏出するPSA( 抹梢血 )の量に比べ良細胞から射精時に産生放出されるPSA(精液中)は実に100万倍と言う多さである。
この正常細胞は癌細胞とは異なり上皮細胞だけで生存する事は不可能でやがて自然死してゆくと思われるが、その間PSAは射精に伴い体内に放出される。『PSA再発の多数は術後1年以内』との見解には以上の理由であるならば実に説得力を持つ。粘膜や間質の存在なく癌細胞の残存は有り得ない。で、あるならば術後最低2年経過後のPSA挙動で再発を論議すべきと思うが・・・PSA<1ではありえるのではないか・・・?
(2/26追記)私のケースは神経温存していますから前立腺細胞組織が残存している可能性が否
定できません。癌細胞が露出して前立腺上皮が他の周辺臓器と癒着していた場合も同様です。 微小転移巣がある場合ではPSAと癌は相関をもつと考えられますが・・・。
2)前立腺がんと性の問題
グラフの説明
RRP(2月15日)後1ヶ月余、3月19日主治医からED治療薬(レビトラ)を処方して頂き、7月16日PSA再発と告げられるまでなんら躊躇う事なく服用した。
ED治療薬はPDE_5阻害薬なのでPSA昇降とは無関係となるが、LHの働き無くては、この薬は有効でない。LHはPSAそのものと言い換える事が出来るので、矛盾の成立である。LHの発現は前立腺の膨張を助長し、PSAを上昇させる。慌てて、服用を中止して禁欲体勢を堅持すること約2ヶ月。僕の性分にも困ったもので、PSA降下で安心したのか、抑圧からの開放か、奔放を尽くした結果が1 月10日の自レコ更新。目下現在反省期間中です。

参考
アナログ治療での不可解なPSA上昇原因の可能性として、副甲状腺ホルモンとの発表がなされましたが、他にも大きな理由があると思います。
PSA値は副甲状腺ホルモンでも上昇 (日経メディカルより)2012/3/8追記
2011年2月10日木曜日
日泌会はPSA上昇と射精回数の相関を明らかにすべきだ。
前立腺がんの再発とされているのは、前立腺特異的マーカーであるPSA値による挙動(kinetics)である。
臨床癌でも病理診断でも無い。生化学的免疫反応である。大凡総ての前立腺癌の一次的処置(手術や放射線)後の病態観察でPSA測定を行い、この数値及び患者の特異的状況をもってエンドポイントを決定している。即ち、PSA挙動を再発因子としている。では、現在に至るまで再発とされた患者の転移癌もしくは局所残留癌が臨床確定された実証数が公開されていないのは何故なのか。PSA再発における内分泌療法終了後に臨床癌と進行した患者データが依然として闇である。論議はPSA再発とその処置までで、成立数(癌実証数)には触れていない。
処置後のPSA降下をみて患者も納得している。が、果たしてPSA降下は癌の壊死や癌の不活性化だけが要因なのであろうか、もともと癌細胞が放出するPSAは良性前立腺細胞が放出する量に比べればかなりの低さである。言い換えれば、癌細胞がなくとも放射線照射でPSAは降下する。では、全摘(RRP)術後で癌細胞の因子によらないPSA上昇は有り得ないのか?60歳で男性ホルモンの分泌低下はとまるが、精子の産生及びPSAの産生は継続する。が、その産生メカニズムは異なり良細胞からのPSAは射精時のみ大量に放出する。従って前立腺細胞組織が残存すれば、そして活発な性活動があるならば、導管を喪失したPSAどこへ行くのでしょう?分解されるだけでしょうか・・・?
PSA>1ならば明らかに「がん」細胞で、取り残された良細胞からのPSAは考え難いと医療サイドは言うが・・・果たして正解なのであろうか・・・?
こう言う疑問を感じているのは僕一人だけでない。多くの前立腺癌患者が実感として抱えているのである。
参考
射精でPSAは減少する。理由は精液が枯渇するから。(Effect of ejaculation on PSA levels)
Urology. 1998 Mar;51(3):455-9.
The effect of ejaculation on prostate-specific antigen in a prostate cancer-screening population.
この論文では射精とPSAは無関係と結論しています。
臨床癌でも病理診断でも無い。生化学的免疫反応である。大凡総ての前立腺癌の一次的処置(手術や放射線)後の病態観察でPSA測定を行い、この数値及び患者の特異的状況をもってエンドポイントを決定している。即ち、PSA挙動を再発因子としている。では、現在に至るまで再発とされた患者の転移癌もしくは局所残留癌が臨床確定された実証数が公開されていないのは何故なのか。PSA再発における内分泌療法終了後に臨床癌と進行した患者データが依然として闇である。論議はPSA再発とその処置までで、成立数(癌実証数)には触れていない。
処置後のPSA降下をみて患者も納得している。が、果たしてPSA降下は癌の壊死や癌の不活性化だけが要因なのであろうか、もともと癌細胞が放出するPSAは良性前立腺細胞が放出する量に比べればかなりの低さである。言い換えれば、癌細胞がなくとも放射線照射でPSAは降下する。では、全摘(RRP)術後で癌細胞の因子によらないPSA上昇は有り得ないのか?60歳で男性ホルモンの分泌低下はとまるが、精子の産生及びPSAの産生は継続する。が、その産生メカニズムは異なり良細胞からのPSAは射精時のみ大量に放出する。従って前立腺細胞組織が残存すれば、そして活発な性活動があるならば、導管を喪失したPSAどこへ行くのでしょう?分解されるだけでしょうか・・・?
PSA>1ならば明らかに「がん」細胞で、取り残された良細胞からのPSAは考え難いと医療サイドは言うが・・・果たして正解なのであろうか・・・?
こう言う疑問を感じているのは僕一人だけでない。多くの前立腺癌患者が実感として抱えているのである。
参考
射精でPSAは減少する。理由は精液が枯渇するから。(Effect of ejaculation on PSA levels)
Urology. 1998 Mar;51(3):455-9.
The effect of ejaculation on prostate-specific antigen in a prostate cancer-screening population.
この論文では射精とPSAは無関係と結論しています。
登録:
投稿 (Atom)